Volumen 34, Nº 1 | 2016
Hipertransaminasemia en enfermedad celíaca: análisis de la prevalencia en un hospital público de la ciudad de Córdoba - Elevated liver enzymes in celiac disease: prevalence analysis in a public hospital in Córdoba city
Virginia Miretti, Pablo César Bertaina, Diego Diego
Palabras clave: enfermedad celíaca, hipertransaminasemia, screening
Keywords: celiac disease, hypertransaminasemia, screening
La enfermedad celíaca (EC) es una patología crónica mediada inmunológicamente en personas genéticamente predispuestas, que afecta predominantemente al intestino y se caracteriza por intolerancia al gluten alimentario debida a una sensibilización de las células T. Afecta al 1% de la población general (1) y existe un amplio espectro de expresión clínica, desde una forma asintomática hasta un cuadro severo de malabsorción asociado a los déficits que éste produce (1-3).
Más recientemente, ha sido reconocida como un trastorno multisistémico que puede afectar órganos extraintestinales. La asociación entre EC y afectación hepática que cursa con hipertransaminasemia ha sido ampliamente estudiada y reconocida en los últimos años.
Existe un porcentaje no despreciable de población general que presenta hipertransaminasemia de causa desconocida, sin embargo los datos en enfermos celíacos revelan un valor significativamente mayor. Un estudio estadounidense basado en el National Health and Nutrition Examination Survey (NHANES) que relevó información de 15676 personas entre 1988-1994, encontró hipertransaminasemia en hasta un 7,9 % de la población general estudiada. Descartando las causas conocidas, el porcentaje constituiría el 5,4% (4). Otro estudio similar en España con 1.136 pacientes informó un 15,24% de hipertransaminasemia en la población general en la atención primaria (5). En el sur de Italia, el análisis de 1645 personas obtuvo una prevalencia de 12,7% y sólo el 3,42% correspondió a causa no conocida (6).
Los pacientes con EC tienen un riesgo aumentado de desarrollar dos formas clínicas diferentes: alteración hepática de origen criptogénico y de origen autoinmune (1,7). Sin embargo, hasta el momento se desconoce si estas dos formas de enfermedad hepática son entidades diferentes o si en realidad son extremos del espectro de la misma enfermedad, la expresión de una predisposición genética diferente y/o de la duración de exposición al gluten (1,8).
La hipertransaminasemia en EC puede asociarse a una histología hepática normal, o a cambios inespecíficos de hepatitis (8,9). La patogénesis del daño hepático en EC sigue siendo indefinida. Una predisposición genética se ha sugerido ya que el 95% de los pacientes con EC son HLADQ2 positivos y el HLA-DR3 es el principal HLA de riesgo para hepatitis autoinmune (HAI). Además, varios mecanismos han sido planteados como hipótesis: malabsorción y larga data de desnutrición, sobrecrecimiento bacteriano intestinal, permeabilidad intestinal aumentada e inflamación intestinal crónica (1,9,10).
Todas estas condiciones pueden favorecer la absorción de antígenos y citoquinas en el intestino a través de la circulación portal y representar el gatillo para la promoción de la respuesta inmunológica del hígado. Sin embargo, la severidad de los cambios intestinales no parece correlacionarse con los niveles de transaminasas.
Más recientemente se ha sugerido que la transglutaminasa tisular (TGt), el antígeno diana reconocida por el anticuerpo antiendomisio (EMA), puede desempeñar un papel en la disfunción hepática (1,9,10). Esto es apoyado por el hallazgo de una inmunoglobulina extracelular A, IgA-TGt, en muestras de biopsias hepáticas de pacientes con hepatitis celíaca.
Se ha documentado que una dieta libre de gluten (DLG) normaliza la hipertransaminasemia y las alteraciones histológicas en la mayoría de los pacientes con trastorno hepático criptogénico, normalmente en menos de un año de buena adherencia a la dieta (8,9) En cambio, se aconseja el tratamiento estándar inmunosupresor en HAI sumado a otros tratamientos en cirrosis biliar primaria (CBP) y colangitis esclerosante primaria (CEP) (1,7,8).
A pesar de la asociación reconocida entre la enfermedad celíaca y los trastornos hepáticos, la detección de la enfermedad celíaca en pacientes con bioquímica hepática alterada no se realiza rutinariamente.
El objetivo de este trabajo es estudiar la prevalencia de hipertransaminasemia al momento del diagnóstico de la enfermedad celíaca en nuestro medio con una muestra poblacional y compararla con la prevalencia internacional. Como objetivo secundario se plantea el análisis comparativo en referencia a la prevalencia de la hipertransaminasemia en la población general.
Materiales y métodos
Se trata de un estudio de corte transversal, descriptivo. La población analizada fue personas mayores de 14 años a las que se les realizó una endoscopía digestiva alta con toma de biopsia en el Nuevo Hospital San Roque de la ciudad de Córdoba, un centro de tercer nivel, en el periodo de enero de 2010 a marzo de 2014 inclusive; y cuyo diagnóstico fue atrofia vellositaria (de cualquier grado).
A partir de esta lista de pacientes se obtuvieron sus historias clínicas (HC) para el análisis de los datos requeridos, definidos en los criterios de inclusión: biopsia intestinal compatible con enfermedad celíaca; anticuerpos para enfermedad celíaca positivos: debiendo ser positivos el anticuerpo antiendomisio y/o anti-transglutaminasa para poder ser considerados positivos; o respuesta positiva de los síntomas secundarios a EC con la dieta libre de gluten (constatado en la HC por el médico de cabecera), al menos un laboratorio con GOT y GPT previos al inicio de la dieta libre de gluten.
Se definieron algunos conceptos. El diagnóstico de enfermedad celíaca requirió de biopsia de la segunda porción de duodeno sugestiva de EC sumado a anticuerpos para EC positivos o biopsia sugestiva de EC, sumado a una respuesta sintomática positiva con la DLG constatada en la HC en un control posterior por el profesional a cargo (4). La biopsia sugestiva de EC consideró la presencia de atrofia vellositaria, mucosa intestinal tipo III (destructiva) en la clasificación de Marsh. Los anticuerpos para enfermedad celíaca se informaron positivos cuando superaban estos niveles: IgA anti-endomisio: positivo (dilución >1/5), IgA anti-transglutaminasa: >8 U/ml, IgG anti-gliadina deaminada: >20 U/ml, IgA anti-gliadina deaminada: >20 U/ml, IgA secretora total: >53 mg/dl, IgA sérica total: >305 mg/dl, teniendo en consideración que para el diagnóstico debe ser positivo al menos alguno de los dos primeros (4). Para considerar positiva la respuesta de los síntomas a la DLG se tuvieron en cuenta principalmente los síntomas digestivos, de fácil identificación por el paciente, su propia manifestación de mejoría; y la anemia por su accesibilidad y rápida recuperación con la dieta. Síntomas digestivos considerados: diarrea crónica, distención abdominal, meteorismo, dolor abdominal alto, dolor en hipogastrio, dispepsia, constipación, pérdida de peso (2).
La hipertransaminasemia se consideró en todos aquellos pacientes que tuvieran al menos un control de laboratorio con estos valores: GOT >50 U/l y/o GPT >50 U/l, de acuerdo a los valores de referencia del laboratorio donde se realizaron.
Los criterios de exclusión de este estudio son: enfermedad biliar activa (cólico biliar, colecistitis activa, síndrome coledociano); enfermedad infecciosa sistémica activa; enfermedad infecciosa hepática (bacteriana, viral, parasitaria, fúngica); enfermedad neoplásica hepática primaria o secundaria diagnosticada; enfermedad hepática alcohólica diagnosticada o consumo de riesgo manifestado por el propio paciente (>280 gramos/semana en el hombre y >170 gramos/semana en la mujer).
Se compararon los resultados obtenidos con la prevalencia de hipertransaminasemia en la población general. Para ello se usó como referencia un promedio de los valores obtenidos en los principales estudios internacionales mencionados de 12%. No se excluyeron las causas conocidas.
En el análisis estadístico se utilizó el cálculo del valor de probabilidad a través del chi-cuadrado utilizando el programa SPSS 17.0 (SPSS Inc, Chicago IL).
Resultados
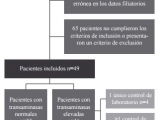
Se obtuvieron 190 resultados de biopsias con diagnóstico de atrofia vellositaria en el servicio de anatomía patológica (Fig. 1).
Del total se obtuvieron 114 HC para analizar, ya que del resto 69 pacientes no poseen HC en el hospital (sólo concurrieron para la realización de la endoscopía) y 7 pacientes no contaban con datos suficientes. De las 114 historias clínicas, 65 fueron excluidas por no cumplir los criterios de inclusión, o por presentar algún criterio de exclusión.
Finalmente, se obtuvo una población de 49 pacientes con diagnóstico de enfermedad celíaca y al menos un hepatograma, que presentó un franco predominio del sexo femenino (37 mujeres, 75,5%). El promedio de edad fue de 43 años con un rango entre 19 y 67 años.
Para el diagnóstico, 23 pacientes (47%) cumplieron con los criterios de biopsia sugestiva y respuesta positiva a la dieta libre de gluten (ya sea porque el resultado de los anticuerpos fuera negativo o porque no se pudo disponer de dicha información); 23 pacientes (47%) presentaron biopsia sugestiva y anticuerpos específicos para enfermedad celíaca positivos; y en sólo 3 pacientes (6%) se comprobaron la biopsia sugestiva, la respuesta sintomática a la dieta y los anticuerpos positivos.
De nuestra población de 49 pacientes, 33 (67,34%) contaron con análisis de laboratorio de nuestro hospital en los que los valores de transaminasas (GOT y GPT) se mantuvieron dentro de los valores de la normalidad, y 16 (32.65%) presentaron al menos un registro de transaminasas elevadas.
Entre estos 16 pacientes, a 4 de ellos (8,16% del total de 49) se les diagnosticó cirrosis biliar primaria, y a 2 de ellos (4,08%) hepatitis autoinmune, con clínica y analítica sugestiva, biopsia hepática y anticuerpos específicos para cada una de estas entidades. Los restantes 10 pacientes con hipertransaminasemia representaron el 20,40% de nuestra población con EC.
Se comparó el porcentaje del 32,65% de pacientes con EC e hipertransaminasemia de nuestra muestra con la prevalencia de hipertransaminasemia en la población general, utilizando el valor de referencia del 12%. Se comprobó una diferencia significativa (p< 0,001) entre los pacientes con hipertransaminasemia y enfermedad celíaca con respecto a este valor de referencia, lo cual corrobora la hipótesis de esta investigación.
El importante número de pacientes con diagnóstico de hepatitis autoinmune y cirrosis biliar primaria podría no reflejar la población estudiada por tratarse éste de un centro de derivación de pacientes con hepatopatías. Se realizó el análisis estadístico excluyendo a estos pacientes (12,24%) y teniendo en cuenta al restante 20,4% y nuevamente la diferencia fue significativa con una p< 0,02.
Discusión
De acuerdo con los resultados de este trabajo respecto a la hipertransaminasemia en EC (32,65%) y en concordancia con múltiples estudios prospectivos randomizados (entre 13 a 47%), es razonable ponderar la investigación diagnóstica de enfermedad celíaca en pacientes que presentan hipertransaminasemia.
En un estudio realizado en Suecia con 13818 pacientes a los que se les diagnosticó enfermedad celíaca durante su internación, los resultados revelaron un aumento significativo del riesgo para hepatitis aguda, hepatitis crónica, hígado graso (11,12), fibrosis/cirrosis hepática, insuficiencia hepática, cirrosis biliar primaria y colangitis esclerosante, respecto a una población control sin enfermedad celíaca de 66584 pacientes internados en el mismo centro. De acuerdo a un meta-análisis realizado en 2011 la forma más común en los pacientes con enfermedad celíaca es la alteración hepática criptogénica, con una frecuencia en adultos del 27% (13% a 47%) (1). En cambio, los trastornos autoinmunes del hígado incluyendo cirrosis biliar primaria, colangitis esclerosante primaria y hepatitis autoinmune, tienen una frecuencia mucho más baja: HAI del 1,1 %, CBP del 0,005% y CEP del 0,04 %.
En un estudio reciente (n=313) (13) la hipertransaminasemia no fue significativamente mayor en los celíacos sin tratamiento respecto a la población general. Sin embargo se pudo comprobar que la misma fue más prevalente en los pacientes con EC con síntomas moderados a severos que en los que tenían síntomas leves o estaban asintomáticos. Otro hallazgo hace referencia a una significativa mayor población celíaca con valores de transaminasas dentro del rango “normal-alto”, que disminuye a valores más bajos con la DLG.
Se plantea una técnica no invasiva para descartar EC en pacientes con hipertransaminasemia a través del análisis de los anticuerpos específicos y posteriormente confirmación con biopsia. Los profesionales deben ser conscientes de la posibilidad de anticuerpos falsamente positivos en los pacientes con enfermedad hepática crónica, asimismo de falsos negativos, y deben considerar la biopsia de la segunda porción del duodeno en casos con datos sugestivos de EC.
Todavía faltan estudios que confirmen el costoefectividad de esta actuación diagnóstica. Las ventajas de esta estrategia se respaldan en el hecho de que la enfermedad sería presuntamente diagnosticada en un estadio temprano y podría evitarse la progresión de la enfermedad hepática. Asimismo se podrían evitar las múltiples complicaciones que la enfermedad celíaca puede traer aparejadas como la enfermedad maligna, la infertilidad, la anemia, la osteoporosis y el resultado de los múltiples déficits alimenticios.
Entre las limitaciones del presente trabajo, inicialmente debe resaltarse que se trata de un estudio retrospectivo y por ende no es posible un mejor seguimiento y análisis de datos. La dificultad para contar con las HC y la falta de registro de datos relevantes para este estudio constituyó el principal limitante para llevarlo a cabo. El centro del cual se obtuvieron los datos de los pacientes es de tercer nivel y podría no ser representativa de la población general.
Se analiza la prevalencia de hipertransaminasemia en pacientes con diagnóstico de enfermedad celíaca y no se analiza la prevalencia de enfermedad celíaca en pacientes con hipertransaminasemia como hallazgo, lo cual constituiría un argumento más sólido para el screening de EC en el estudio de los pacientes con hipertransaminasemia (14,15). En algunos pacientes se obtuvo un solo control de GOT y GPT y su valor normal o elevado podría no ser representativo (16).
Otro limitante lo constituye la subjetividad de los datos brindados por el paciente respecto al consumo de alcohol y la serología viral para VHB y C negativa, ya que en un porcentaje de ellos no constaba el resultado del laboratorio efector en la HC. De todos modos, en los estudios mencionados previamente de prevalencia de hipertransaminasemia en la población general (4-6) el consumo de alcohol y la serología positiva para VHB y/o C no fueron criterios de exclusión, asimismo el porcentaje de elevación de las transaminasas obtenido en este estudio continúa siendo significativamente superior a los obtenidos en éstos, incluso excluyendo los casos de CBP y HAI.
Desde la perspectiva de un diagnóstico precoz de EC, disminución de sus complicaciones y de la progresión de la enfermedad hepática y de acuerdo con la evidencia actual, todo indicaría que el screening con anticuerpos específicos en pacientes con hipertransaminasemia de causa desconocida debería ser considerado.
Conflicto de intereses: ninguno para declarar.
Bibliografía
1. Sainsbury A., Sanders D, Ford A. Meta-analysis: coeliac disease and hypertransaminasaemia. Aliment Pharmacol Ther. 2011; 34:33–40.2. Ehsani-Ardakani MJ, Rostami Nejad M, Villanacci V. Gastrointestinal and non-gastrointestinal presentation in patients with celiac disease. Arch Iran Med. 2013; 16:78-82.
3. Fernández A, González L, De la Fuente J. Coeliac disease: clinical features in adult populations. Rev Esp Enferm Dig. 2010; 102: 466-471.
4. Clark JM,Brancati FL, Diehl AM. The prevalence and etiology of elevated aminotransferase levels in the United States. Am J Gastroenterol.2003; 98:960-7.
5. Díez-Vallejo J, Comas-Fuentes A. Hipertransaminasemia asintomática en Atención Primaria. Rev Esp Enferm Dig. 2011;103:530-535.
6. Pendino GM, Mariano A, Surace P. Prevalence and etiology of altered liver tests: a population-based survey in a Mediterranean town. Hepatology 2005; 41: 1151-59.
7. Mirzaaghaa F, Hagh Azali S, Islami F, Zamani F, Khalilipour E, Khatibiana M, et al. Coeliac disease in autoimmune liver disease: a cross-sectional study and a systematic review. Digestive and Liver Disease. 2010; 42:620–623.
8. Volta U. Liver dysfunction in celiac disease. Minerva Med. 2008; 99:619-29.
9. Rubio-Tapia A, Murray J. The liver in celiac disease. Hepatology. 2007; 46): 1650-8.
10. Peláez-Luna M, Schmulson M, Robles-Díaz G. Intestinal involvement is not sufficient to explain hypertransaminasemia in celiac disease?. Med Hypotheses. 2005; 65:937- 41.
11. Ludvigsson, J.F.; Elfstrom, P.; Broome, U. Celiac disease and risk of liver disease: a general population-based study. Clin Gastroenterol Hepatol 2007; 5:63–69.
12. Bardella MT, Valenti L,Pagliari C. Searching for coeliac disease in patients with non-alcoholic fatty liver disease. Dig Liver Dis. 2004; 36:333-6
13. Korpimäki S, Kaukinen K, Collin P. Glutensensitive hypertransaminasemia in celiac disease: an infrequent and often subclinical finding. Am J Gastroenterol. 2011; 106:1689-96.
14. Bardella M, Vecchi M, Conte D. Chronic unexplained hypertransaminasemia may be caused by occult celiac disease. Hepatology 1999; 29:654-657.
15. Lesmes Moltó L, Albañil Ballesteros M. Aumento Aislado de transaminasas: Aproximación diagnóstica. Form Act Pediatr Atenc Prim. 2013; 6:35-42.
16. Cuadrado A, Crespo J. Hypertransaminasemia in patients with negative viral markers. Rev Esp Enferm Dig. 2004; 96: 484-500.